Spesifikk bronkial provokasjon (SIC) i utredning av yrkesrelatert astma og hypersensitivitetspneumonitt
For å forhindre utvikling av kronisk sykdom eller feilaktig diagnose ved mistanke om yrkesrelatert lungesykdom er nøyaktig årsaksdiagnostikk av stor betydning. SIC-diagnostikk kan være avgjørende.
Yrkesmedisinsk avdeling ved Haukeland universitetssjukehus har ansvar for «Nasjonal behandlingstjeneste for Spesifikk bronkial provokasjon ved yrkesrelatert astma». Gruppen bidrar inn i European Respiratory Society Task Force, som har utarbeidet og oppdaterer den internasjonale protokollen for diagnostikken.
Spesifikk bronkial provokasjon (SIC, specific inhalation challenge) anses som referansemetode ved diagnose av arbeidsrelatert astma (AA).1 Metoden benyttes når konvensjonell diagnostikk ikke er mulig eller ikke har ført frem. Videre benyttes SIC ved en del sentere i diagnostikk av hypersensitivitetspneumonitt (HP), dette krever en mer omfattende protokoll.2
Nøyaktig årsaksdiagnostikk er av stor betydning ved mistanke om yrkesrelatert lungesykdom. Å fortsette i eksponering ved yrkessykdom kan gi utvikling av kronisk, alvorlig sykdom, men på den annen side er det svært uheldig om en pasient slutter i arbeidet hvis yrkeseksponering ikke er årsaken til sykdommen.
SIC ved diagnostikk av arbeidsrelatert astma
AA er den hyppigst rapporterte lungesykdommen i industrialiserte land, og inkluderer astma som er nyoppstått eller forverret som følge av eksponering i arbeidet.3 Astma oppstått i voksen alder antas i ca. 15 % av tilfellene å kunne relateres til eksponering for luftveissensibiliserende agens på arbeidsplassen.4
SIC er mest aktuelt ved astma der spesifikk immunologisk mekanisme mistenkes (IgE-mediert eller non-IgE-mediert), for eksempel ved eksponering for agens med høy molekylær vekt, som mel, lateks, fisk og skalldyr, eller agens med lav molekylær vekt som persulfatsalter, isocyanater og aldehyder.6
Flere hundre agens er rapportert å kunne forårsake AA.6 SIC utføres ved at pasienten eksponeres for det agens som mistenkes å være årsak til pasientens astma. Eksponeringen utføres under kontrollerte betingelser i henhold til en protokoll utarbeidet av European Respiratory Society (ERS) Task Force.6 Testen anses som positiv dersom pasienten reagerer på eksponeringen med et fall i forsert ekspiratorisk volum ved 1 sekund (FEV1) ≥ 15 %.
SIC ved diagnostikk av arbeidsrelatert hypersensitivitetspneumonitt
HP (tidligere kalt eksogen allergisk alveolitt) er en kompleks sykdomsgruppe som i dag inndeles i to hovedgrupper: nonfibrotisk (akutt) og fibrotisk HP.7 Sykdomsmekanismene er ufullstendig klarlagt og sykdommen kan ha vidt forskjellig bilde og forløp.
Ved den akutte formen antar en at den allergiske inflammasjonen er mediert ved immunkomplekser, mens ved subakutt og kronisk form utvikles betennelsen via Th1 og trolig Th17-celler. Patologisk-anatomisk er der betennelse som kjennetegnes av bronkiolosentrisk granulomatøs, lymfocytær alveolitt som kan utvikle seg til fibrose i langtkomne tilfeller. Flere hundre agens, både organiske og lav molekylær vekt, er beskrevet som årsak til HP.8
Klinikk og diagnostisk strategi er ulik for de to sykdomstyper, og førstnevnte opptrer vesentlig som en kronisk tilstand hvor differensialdiagnostikk hovedsakelig skjer i forhold til forskjellige typer lungefibrose.9 Den diagnostiske nytte av SIC er særlig dokumentert ved den nonfibrotiske sykdomstypen. Denne har ofte et akutt forløp hvor man kan mistenke at et spesifikt agens fremkaller symptomene – disse feiltolkes gjerne som astmatiske.
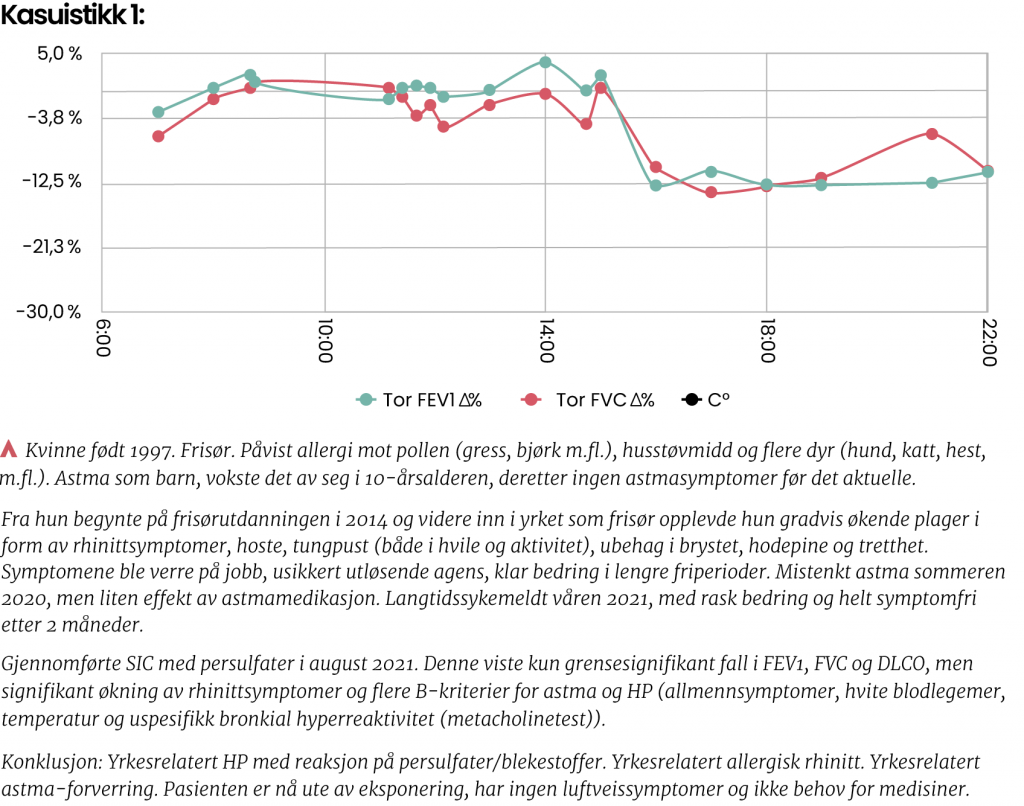
Ved SIC kan det påvises en reproduksjon av symptomene, temperaturstigning, økning av hvite blodlegemer og C-reaktivt protein, fall i FVC, gassdiffusjon og O2-metning. En kan noen ganger også påvise radiologiske forandringer. Det er i pasientserier rapportert sensitivitet 73–92 % og spesifisitet 82–100 % ved bruk av SIC i slike tilfeller.10 Vi har hatt nytte av SIC blant annet ved undersøkelse av frisører.11
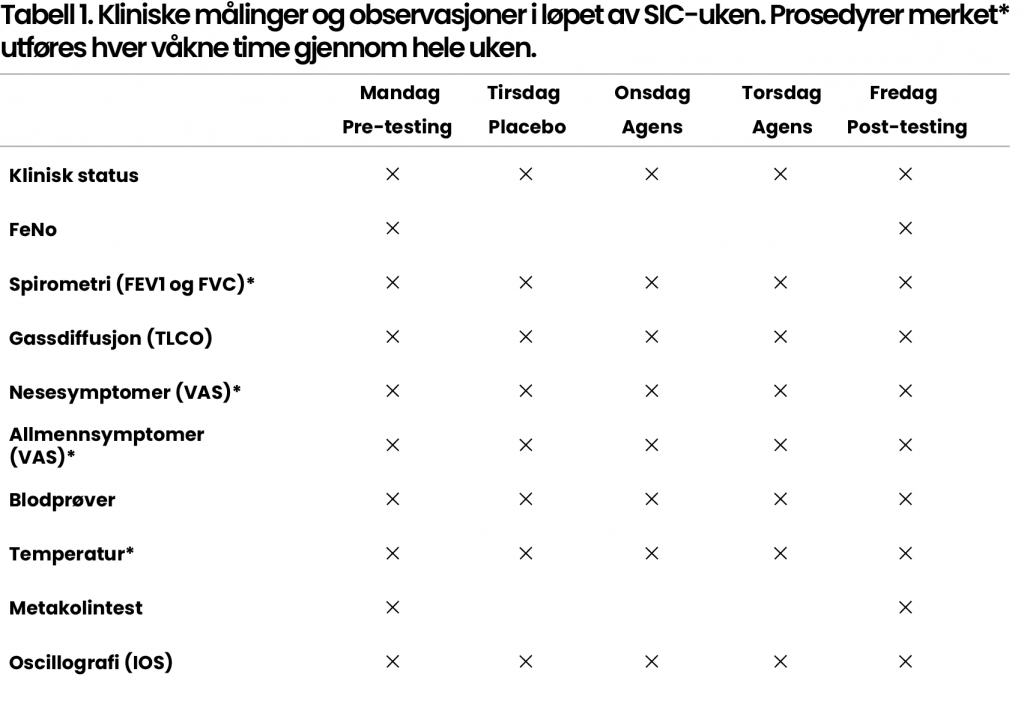
Klinisk monitorering gjennom SIC-uken
SIC utføres over flere dager, i henhold til en standardisert protokoll. Ved YMA, HUS, benyttes en protokoll som kan diagnostisere både astma og HP (Tabell 1). I løpet av en SIC-uke gjøres det et stort antall kliniske observasjoner og målinger for å følge opp eventuell endring knyttet til eksponering.
Mandag utføres basismålinger som gir et utgangspunkt for målingene resten av uken. Disse er utført mens pasienten er i antatt habitual tilstand. De neste tre eksponeringsdagene utføres det omfattende målinger, særlig morgen og ettermiddag.
En del målinger utføres hver hele time av pasientens våkne tid gjennom hele uken, samt hvert 15. minutt den første timen. Etter arbeidstid utfører pasienten selv målinger med håndholdt spirometer, termometer og diverse visuell analog skala (VAS) (skjema). Fredag (eller torsdag, ved positiv test tidligere) utføres de samme målingene som mandag for sammenligning. Uken avsluttes med en tverrfaglig samtale med pasienten, med oppsummering av funn, eventuell konklusjon og videre tiltak/oppfølging.
Valg av agens og gjennomføring av eksponering ved SIC
Informasjon om det mistenkte, sensibiliserende agens innhentes via nøyaktig arbeidsanamnese med systematisk kartlegging av yrkeseksponering. ERS Task Force har laget en praktisk håndbok der ulike sentre presenterer sine provokasjonsmetoder for en rekke agens med høy eller lav molekylær vekt, samt forslag til placebo. 1
Den første provokasjonsdagen blir pasienten eksponert for placebo. Stoffet som benyttes bør visuelt og i konsistens og lukt fremstå så likt det mistenkte agens som mulig. Pasienten er teoretisk sett blindet i forhold til hvilket stoff de eksponeres for. For SIC med agens i pulverform (hvetemel, persulfat) er det vanlig å bruke laktose som placebo. Furustøv kan for eksempel brukes som placebo ved SIC med trestøv.
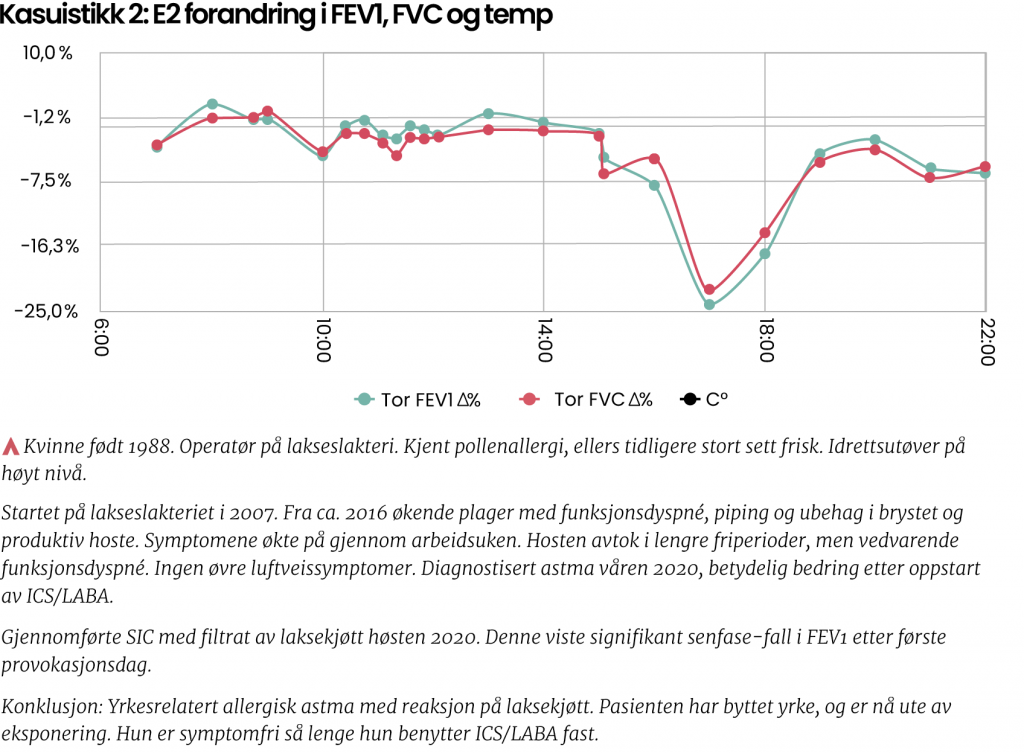
De to påfølgende dager etter placebo eksponeres pasienten for økende konsentrasjon og/eller tid av det agens som mistenkes å være årsak til pasientens luftveissykdom. Dette gjøres under kontrollerte forhold. Både lungestatus og klinisk status registreres hver time så lenge pasienten er våken. Tabell 2 gir oversikt over typer yrkesgrupper og eksponeringer som er utført ved YMA, HUS.

Konklusjon
Pasienter som blir diagnostisert med arbeidsrelatert astma og/eller HP blir vanligvis rådet til å bytte yrke, da videre eksponering for det sensibiliserende agens etter symptomdebut vil kunne medføre forverring og kronisk, irreversibel sykdom.5 Tidlig diagnose og intervensjon vil kunne ha en preventiv effekt, og i flere tilfeller kunne reversere tilstandene.12
Legers bevissthet om yrkesrelatert lungesykdom, og kjennskap til mulighetene ved SIC-diagnostikk, vil kunne være avgjørende for at pasienten unngår å utvikle kronisk astma/HP – eller unngår å slutte i sitt arbeid på feilaktig grunnlag.
-
Interessekonflikter
Ingen.
-
Referanser
- Vandenplas O. Suojalehto H, Aasen TB et al. Sepecific inhalation challenge in the diagnosis of occupational asthma: Consensus statement Eur Respir J 2014; 43: 1573-87.
- Xavier Munoz et al., The use of specific inhalation challenge in hypersensitivity pneumonitis co.allergy.com Volume 13. Number 2. April 2013
- Paul D. Blanc, et al. 2019. The occupational burden of nonmalignant respiratory diseases American Journal of Respiratory and Critical Care Medicine Volume 199 Number 11, June 1 2019
- Aasen TB, et al. Arbeidsrelatert astma- diagnostikk og oppfølging Tidsskrift Nor Legeforen nr. 20, 2014; 134: 1955-9
- Chunshao Hu, et al. Specific inhalation challenge: the relationship between response, clinical variables and lung function Occup Environ Med 2017; 74:586-591. Doi:10.1136/oemed-2016-103806
- Xaver Baur et al., The management of work-related asthma guidelines: a broader perspective Eur Respir Rev 2012; 21: 124, 125-139
- Raghu G, Remy-Jardin M, Ryerson CJ, et al. Diagnosis of Hypersensitivity Pneumonitis in Adults. An Official ATS/JRS/ALAT Clinical Practice Guideline. Am J Respir Crit Care Med 2020; 202:e36-e69.
- Grunes D, Beasley MB. Hypersensitivity pneumonitis: a review and update of histologic findings. Journal of clinical pathology 2013; 66:888-95.
- Raghu G, Remy-Jardin M, Myers JL, et al. Diagnosis of Idiopathic Pulmonary Fibrosis. An Official ATS/ERS/JRS/ALAT Clinical Practice Guideline. Am J Respir Crit Care Med 2018; 198: e44-e68.
- Barber CM, Barnes H. Occupational hypersensitivity pneumonitis. In: Feary J, Suojalehto H, Cullinan P, editors. Occupational and Environmental Lung Disease (ERS Monograph). Sheffield: European Respiratory Society, 2020: 104-24.
- Granslo J-T, Kirkeleit J, Lygre SHL, et al. Can persulfates cause hypersensitivity pneumonitis? A report of specific inhalation challenge test in 42 hairdressers. European Respiratory Journal 2020; 56:3150
- Vandenplas, H. Dresdel et al. Management of occupational asthma: cessation or reduction of exposure? A systematic review of available evidence Eur Respir J 2011; 38: 804-811